Indicaciones Absolutas de la OHB
Indicaciones reconocidas con evidencia científica y clínica que apoyan el uso de la Oxigenación hiperbárica.

La terapia con oxigeno hiperbarico es una opción de tratamiento en paciente con anemia severa incluyendo la anemia por pedida sanguínea excepcional.
El tratamiento permite la disolución de aproximadamente 6.6 vol/% de oxigeno en el plasma, valor que satisface los requerimientos vasicos del cerebro humano y corazón.
Que son los órganos más metabólicamente activos del organismo.
La ohb protege la síntesis de RNA y DNA y ejerce un estimulo favorable en la eritropoyesis posterior a una perdida masiva de sangre.
Si se emplea precoz mente la acumulación de productos anaerobios intermedios en el cerebro.
La razón principal del tratamiento interminentete en pacientes con anemia es disolver el suficiente oxigeno para mantener los requerimientos metabólicos básicos de los diferentes tipos de cuerpo, hasta reponer los eritrocitos perdidos de manera fisiológica.
La terapia durar tanto como sea necesario y suspenderla cuando el hematocrito sea mayor a 22.9%
En esta enfermedad la acción de la OHB son las siguientes:
Reducción del volumen de las burbujas con lo cual de inmediato el paciente siente mejoría en relación a sus síntomas y clínicamente.
Y actúa sobre la lesión de isquemia/reperfución. La presión y la duración del tratamiento no dependen de la profundidad máxima alcanzada, ni del tiempo total de inmersión. Depende de la gravedad del cuadro clínico, y sobretodo, la respuesta terapéutica y de los factores que condicionan el tratamiento.
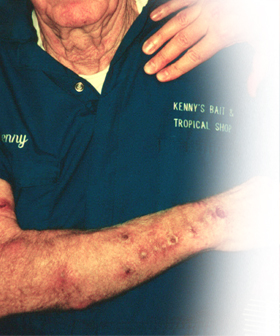
Este microorganismo (Clostridium) tiene la particularidad de ser putrefactor, gran positivo, anaerobio, formador de esforas y vacilo encapsulado.
La sexotoxinas son los responsables de los cambios locales y sistémicos. Provocan anemia, hemoglobinuria, y tericia, oliguria y fallo renal. Por lo cual los fundamentos del uso de la ohb son:
La infección provoca típicamente hipoxia tisular además el efecto de la toxina y el secuestro intravascular de leucocitos ocurre en presencia de ciertos organismos asociados con esta infección, dando como resultado el acumuló de poliformunucleares neutrofilos en el sitio de la infección.
El dióxido de carbono es una de los productos finales de metabolismo aerobio y es rápidamente disipado y eliminado del organismo acumulándose en los tejidos.
La presencia de estos gases indica una rápida multiplicación bacteriana con bajos niveles de potencial redox, (oxireduccion).
La ohb puede mejorar este efecto ya que el mejorar la oxigenación de los tejidos, mejora la función de los poliformunucleares y la destrucción de las bacterias.
Es así que con la ohb a demostrado disminuir la adherencia de los neutrofilos por la inhibición de la función de la beta 2 integrina previniendo el daño al endotelio lesión que provoca el dióxido de carbono. Y así mismo disminuye los índices de mortalidad.
La ohb solo tiene indicación en aquellos casos en el que en la supervivencia del injerto se ve comprometida debido a una hipo perfusión o hipoxia.
En estos casos el tratamiento a demostrado el valor a reducir la necesidad de reingertar o repetir la utilización de un nuevo Flap. Gran número de situaciones clínicas y experimentales han demostrado la eficacia del uso de la ohb.
Sugiere que la mejoría de la difusión de la oxigenación en el área con trastornos circulatorios fue el mecanismo para mejorar la viabilidad tisular. Se ha demostrado que en los colgajos de piel tratos con la ohb se elevo la tensión media tisular de oxigeno.
La ohb mejora significativamente la supervivencia mediante el incremento y mantenimiento del número y posiblemente del tamaño de los vasos dentro de la microcirculacion.
El tratamiento con ohb debe ser administrado lo más precoz mente después de la cirugía.
La ohb administrada durante y hasta una hora después de cuatro horas de isquemia global redujo la adherencia endotelial de nos neutrofilos en las vénulas e incluso bloquean la vaso contrición arteriolar progresiva asociada a la lesión por reperfusion.
La ohb mejora la hipoxia y reduce la agregación plaqueta ría con lo cual acelera la formación del tejido de granulación, sobre todo de superficies óseas.

La OHB ha demostrado que:
El único antídoto probado contra el CO es la OHB, la misma ofrece mejoría al paciente, disminuye la mortalidad al mínimo y sirve como prevención al síndrome neurológico tardío que suele desarrollarse en estos casos.
De ser posible debe ser aplicado a todos los pacientes con historia de exposición al CO sin tener en cuenta las condiciones clínicas ó de laboratorio; y lo más precozmente.
Otras condiciones tóxicas que pueden ser beneficiadas por la OHB:
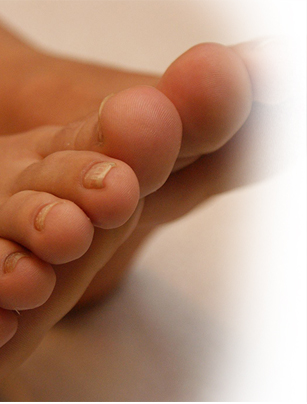
Estos cambios instructurales en el pie diabético, conjuntamente con la perdida de la sensibilidad profunda platal (neuropatía periférica) hacen al pie vulnerable para que se produzcan lesiones producto del trauma repetido con el calzado y es estrés mantenido.
A esto se le añade trastornos autonómicos con perdida del tono vasomotor que llevan a la formación de SHUNTS aterió- venoso y perdida de los mecanismos de sudoración que contribuyen a la vulnerabilidad del pie a las ulceras e infecciones.
La introducción de la terapia con oxigeno hiperbarico a permitido una mejor selección del paciente que puede beneficiarse con dicho tratamiento así como un pronostico mejor en cuanto a la conducta a seguir en el paciente diabético con lesiones en las extremidades.
Pacientes sin terapia de oxigeno hiperbarico confieren un alto riesgo de amputación.
Los pacientes con terapia de oxigeno hiperbarico respirando oxigeno puro a 2.5 atas cicatrizan en el 75% de las beses, mientras que los paciente que no se someten a dicho tratamiento pudieran llagar a la amputación.

La terapia con oxigeno tiene efecto benéfico en las lesiones por quemadura en los humanos o reducir el edema y la extra vasacion del plasma. Conserva la microcirculacion.
Previene la extensión de una lesión parcial en un despesor completo.
Mantiene la viabilidad de los elementos de la dermis que conlleva una hepitelizacion más rápida, dando como resultado una reducción de necesidad de cirugía. Menor estancia hospitalaria y reducción en la mortalidad.
La ohb a permitido al cirujano usar otras modalidades de tratamiento para quemaduras profundas de segundo grado de manos y dedos, cara, orejas y otras aéreas donde la técnica de escisión.
Estas lesiones tratadas con ohb como tratamiento adjunto, permite al cirujano mas tiempo para que la cicatrización tenga lugar y definir la extensión y profundidad de la lesión.
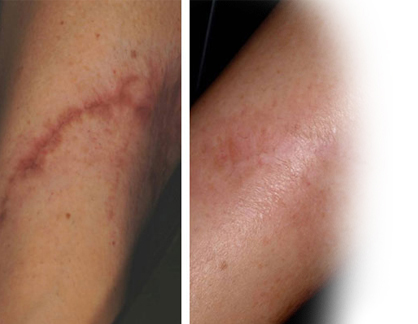
Se reconoce como herida complicad a aquella que no responde a las medidas medicas o quirúrgicas o establecidas para su tratamiento.
Estas se presentan generalmente en huéspedes con compromisos múltiples, locales o sistémicos que contribuyen a la inhibición de la reparación tisular.
El mecanismo básico de la lesión que no cicatriza es una combinación entre hiperfunción de los tejidos y la infección. Todas tienen de base una hipoxia tisular y sus secuelas, como común denominador.
La terapia con ohb en estos pacientes demuestra que la actividad bacteriana es inversamente proporcional al aporte de oxigeno a los tejidos, es decir, al elevar la tensión de oxigeno en la herida es tan efectivo como la administración de antibióticos, es decir, provocamos en la herida infectada replicación de fibroblastos un proceso de angiogenesis y una síntesis de colágeno lo cual nos ayuda una pronta regeneración del tejido.

El objetivo de la OHB es reestablecer los niveles de oxígeno tisular de los tejidos isquémicos, particularmente de las células ciliadas del crepúsculo de Corti, disminución del edema y limitar el daño sensitivo a su máxima expresión.
El inicio del tratamiento debe ser lo más precoz posible, preferiblemente en las primeras 12 a 48 horas, su aplicación posterior proporciona una recuperación de menor cuantía, en relación directa con el tiempo de evolución.
La sordera súbita ha sido definida como una pérdida auditiva neurosensorial de 30 o más decibeles en 3 frecuencias consecutivas en un lapso no superior a las 72 horas. Se ha calculado que existe una incidencia cercana al 1% de los casos de hipoacusias neurosensoriales con una incidencia global de 5 a 20 casos por 100,000 personas al año y una presentación de 15,000 nuevos casos al año al¬rededor del mundo. A pesar de no existir evidencia de una causa concreta de sordera súbita se han involucrado múltiples factores como: causas infecciosas, traumáticas, neoplásicas, inmunitarias, tóxicas, circulatorias, neurológicas, metabólicas y otras no determinadas. Solamente en el 10% a 15% de los pacientes con sordera súbita se logra determinar una causa específica. En el resto de los pacientes es considerada como desconocida.
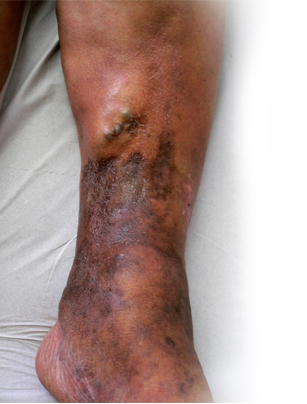
La OHB actúa contra la úlcera de la siguiente manera:
Evita y revierte el proceso infeccioso de la lesión tanto de bacterias anaeróbicas como aeróbicas, incrementa el trabajo de los leucocitos polimorfonucleares favoreciendo finalmente los mecanismos naturales de la defensa.
Mediante el efecto vasoconstrictor se disminuye el edema, ayudando simultáneamente a una mejor circulación de nutrientes a las células.
Favorece y acelera el proceso cicatrisal de la lesión al aumentar la presión parcial de oxígeno incrementando la producción de fibroblastos, colágeno y mediante la producción de nuevos vasos sanguíneos (neovascularización).
Indicaciones de urgencias de la Asociación Latinoamericana de Medicina Hiperbárica:
La ulcera varicosa tiene su origen en la "mala circulación" que producen las várices (50%) y/o por defectos en venas profundas (50%).
Insuficiencia Venosa Crónica. Es fundamental una vez que ha cicatrizado cuidar la circulación y la piel. Algunos consejos que se deben seguir son:
Indicaciones reconocidas con evidencia científica y clínica que apoyan el uso de la Oxigenación hiperbárica.
Probadas clínica y experimentalmente, ya que mejora la evolución, acorta el tiempo de ingreso hospitalario y en resumen mejora la calidad de vida del paciente.
Aquellas indicaciones en las que existe una hipótesis razonable para el uso de la OHB.
Bibliografía
Guía Clínica de Diagnostico y Tratamiento del Servicio de Cámara Hiperbárica Hospital General de México, Dr. Eduardo Liceaga, Febrero 2014.